Xã hội
Bệnh tiểu đường và những điều cần biết
Bệnh tiểu đường (đái tháo đường) là bệnh nội tiết do rối loạn chuyển hóa, là bệnh mạn tính rất phổ biến, có thể gây nhiều biến chứng nguy hiểm như: mù lòa, thận, nhồi máu cơ tim, đột quỵ.
 |
| PGS-TS-BS.Nguyễn Thị Bích Đào. |
Theo PGS-TS-BS.Nguyễn Thị Bích Đào (Phó chủ tịch Hội Nội tiết và đái tháo đường Việt Nam, Phó giám đốc Bệnh viện tim Tâm Đức), bệnh tiểu đường thường phát triển âm thầm. Do vậy, cần phải đi kiểm tra sức khỏe định kỳ để phát hiện, điều trị bệnh càng sớm càng tốt.
* Nhiều biến chứng khó lường
Xin bà cho biết những thông tin cơ bản về bệnh tiểu đường?
- Bệnh tiểu đường xảy ra khi lượng đường trong máu quá cao. Bệnh chia thành 3 loại chính gồm: tiểu đường tuýp 1, tiểu đường tuýp 2 và tiểu đường thai kỳ; trong đó phổ biến nhất là tiểu đường tuýp 2, chiếm khoảng 90% tổng số bệnh nhân được chẩn đoán mắc bệnh tiểu đường. Bệnh thường xuất hiện ở người trưởng thành và hiện đã xuất hiện ở trẻ vị thành niên do tình trạng thừa cân, béo phì gia tăng.
Các triệu chứng của bệnh tiểu đường như: khát nước nhiều, đi tiểu nhiều, sụt cân không rõ nguyên nhân, mệt mỏi, buồn nôn, mờ mắt, khô miệng, nhiễm trùng âm đạo ở phụ nữ, ngứa da, vết cắt hoặc vết loét chậm lành.
Biến chứng của bệnh tiểu đường nguy hiểm như thế nào? Việc phát hiện bệnh sớm có ý nghĩa ra sao, thưa bà?
- Bệnh tiểu đường thường được phát hiện trễ do tình trạng tăng đường trong máu diễn ra âm thầm và trải qua nhiều năm tháng mà không có triệu chứng gì. Cho đến khi người bệnh có triệu chứng tăng đường huyết điển hình trong lâm sàng thì mới phát hiện. Qua thực tế cho thấy, những người bị đái tháo đường thường bị tăng đường huyết trước khi phát hiện bệnh khoảng 5-7 năm.
Nếu tăng đường huyết kéo dài sẽ dẫn đến các biến chứng của mạch máu lớn, mạch máu nhỏ và những biến chứng ngoài mạch máu. Việc các mạch máu bị tổn thương sẽ làm suy yếu các chức năng của các cơ quan trong cơ thể.
Cụ thể, biến chứng ở mạch máu nhỏ sẽ ảnh hưởng trực tiếp đến mắt (bệnh võng mạc, có thể gây mù lòa); thận (có thể dẫn đến suy thận hoặc bệnh thận giai đoạn cuối không hồi phục, phải chạy thận hoặc ghép thận).
Biến chứng ở mạch máu lớn sẽ ảnh hưởng đến tim mạch (bệnh động mạch vành kèm đau ngực, đau tim, đột quỵ và xơ vữa động mạch), não, các động mạch ngoại biên chi dưới (gây ngứa, tê, rát hoặc đau ở đầu ngón chân hoặc ngón tay và lan rộng, có thể gây mất cảm giác hoàn toàn ở chân tay. Các vết loét và mụn nước có thể gây nhiễm trùng khó lành, có thể phải cắt bỏ chi).
Riêng phụ nữ bị tiểu đường thai kỳ, nếu lượng đường trong máu không được kiểm soát có thể gây ra một số biến chứng như: thai nhi phát triển hơn so với tuổi, trẻ sơ sinh có nguy cơ cao mắc bệnh béo phì và tiểu đường tuýp 2 trong tương lai. Nguy hiểm hơn, trẻ có thể tử vong trước hoặc sau khi sinh nếu người mẹ không được điều trị tiểu đường thai kỳ.
Trong các nghiên cứu ở người đái tháo đường tại Anh cho thấy 50% người mới bị phát hiện bệnh đái tháo đường đã xuất hiện một số biến chứng. Do vậy, cần phát hiện sớm hơn bằng cách khám sức khỏe định kỳ, khám tầm soát, đặc biệt cho các đối tượng có nguy cơ cao về đái tháo đường, ít nhất 3 năm/lần.
* “Đo ni, đóng giày” trong điều trị bệnh
Chế độ ăn đối với người bị bệnh tiểu đường cần tuân thủ điều gì, thưa bà?
- Điều trị bệnh tiểu đường hết sức khó khăn vì phụ thuộc rất lớn vào chế độ ăn của bệnh nhân. Bệnh nhân bị tiểu đường cần hạn chế những thực phẩm chứa nhiều đường và khó tiêu như: bánh kẹo, nước ngọt có ga, cơm, phở, bún, thịt mỡ, nội tạng động vật, bơ sữa, trái cây sấy khô, rượu, bia và đồ uống có cồn.
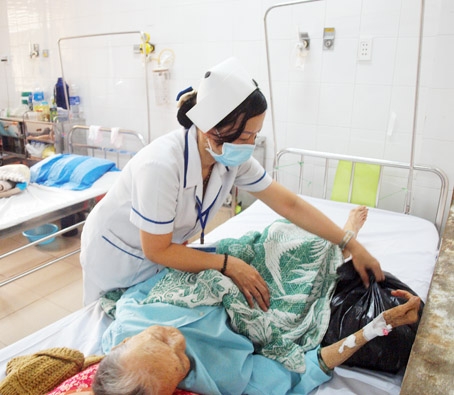 |
| Bệnh tiểu đường có thể gây nên nhiều biến chứng, có thể phải cắt bỏ chi. Trong ảnh: Điều dưỡng Bệnh viện đa khoa Thống Nhất chăm sóc một bệnh nhân bị biến chứng tiểu đường. |
Theo khuyến nghị của Hiệp hội đái tháo đường Hoa Kỳ, khẩu phần ăn trong ngày của người đái tháo đường nên có 3 thành phần chính là: tinh bột (bún, mì, gạo, phở, miến, hủ tiếu, khoai, bắp) chiếm khoảng 45-65% tổng năng lượng; đạm (các loại thịt, cá, đạm thực vật) khoảng 15-20%; và chất béo (dầu thực vật, mỡ động vật) chiếm từ 25-35%. Ngoài ra, cần chú ý bổ sung vitamin, ăn nhiều rau, củ, quả và trái cây ít ngọt (táo, ổi, bưởi). Bên cạnh đó, cần cung cấp khoảng 1,5-2 lít nước/ngày.
Phác đồ điều trị cho bệnh nhân đái tháo đường từ trước đến nay có thay đổi không, thưa bà?
- Phác đồ điều trị dành cho bệnh nhân đái tháo đường có rất nhiều thay đổi trên thế giới cũng như ở Việt Nam. Trước kia, các bác sĩ sẽ tiếp cận và điều trị chung một phác đồ điều trị từng bước cho các bệnh nhân đái tháo đường.
Sau này, việc điều trị được cá nhân hóa dựa trên chứng cứ từ các nghiên cứu “vàng” cho bệnh nhân đái tháo đường. Việc “đo ni, đóng giày” cho từng bệnh nhân sẽ mang lại hiệu quả tối ưu hơn. Sau khi đánh giá tình trạng bệnh cho bệnh nhân, bác sĩ sẽ xây dựng chiến lược cá nhân hóa và phương pháp tiếp cận điều trị cũng cá nhân hóa.
Có nhiều bệnh nhân sử dụng các loại thuốc nam hoặc theo mách bảo của người khác chứ không uống thuốc theo toa của bác sĩ. Điều này có đúng không và bà có khuyến cáo gì?
- Dựa trên phân tích tình trạng bệnh lý, thói quen về ẩm thực, văn hóa… của bệnh nhân, bác sĩ đưa ra giải pháp điều trị tối ưu nhằm ổn định đường huyết, lipid máu, cân nặng của bệnh nhân. Quan trọng nhất là phòng ngừa được biến chứng hạ đường huyết. Như vậy, bác sĩ phải dựa trên rất nhiều chứng cứ để đưa ra phác đồ điều trị thích hợp.
Trong thực tế đã xuất hiện nhiều trường hợp bệnh nhân không sử dụng đơn thuốc của bác sĩ hoặc sử dụng đơn thuốc của người khác hay uống các loại thuốc do người khác mách bảo. Điều này không phù hợp. Ví dụ, một bệnh nhân đái tháo đường mới được phát hiện nhưng bản thân có bệnh lý viêm gan. Như vậy, bác sĩ sẽ kê đơn thuốc khác với những bệnh nhân đái tháo đường mà không bị viêm gan. Tương tự, bệnh nhân đái tháo đường bị suy thận cũng được bác sĩ lựa chọn thuốc tùy thuộc vào tình trạng, mức độ suy thận của bệnh nhân… Không nên sử dụng các loại thuốc mà không phải do bác sĩ kê toa bởi có những loại thuốc phù hợp với người này nhưng lại không phù hợp với người khác.
Xin cảm ơn bà!
Hạnh Dung (thực hiện)